Сто років тому 24-річного чоловіка госпіталізували до Загальної лікарні Массачусетсу (MGH) з лихоманкою, кашлем та утрудненим диханням.
Пацієнт був здоровим протягом трьох днів до госпіталізації, потім почав почуватися погано, відчуваючи загальну втому, головний біль та біль у спині. Його стан погіршився протягом наступних двох днів, і він проводив більшу частину часу в ліжку. За день до госпіталізації у нього піднялася температура, з'явився сухий кашель та озноб, які пацієнт описував як «присідання» та повну нездатність встати з ліжка. Він приймав 648 мг аспірину кожні чотири години та відчув незначне полегшення головного болю та болю в спині. Однак у день госпіталізації він звернувся до лікарні, прокинувшись вранці із задишкою, що супроводжувалася болем у грудях під мечоподібним відростком, який посилювався глибоким диханням та кашлем.
При госпіталізації ректальна температура становила від 39,5°C до 40,8°C, частота серцевих скорочень – від 92 до 145 ударів/хв, а частота дихання – від 28 до 58 ударів/хв. Пацієнт мав нервовий та гострий вигляд. Хоча був загорнутий у кілька ковдр, озноб продовжувався. Задишка, що супроводжується нападами інтенсивного кашлю, що призводить до сильного болю під грудиною, відкашлювання мокротиння рожевого кольору, в'язкого, злегка гнійного.
Апікальна пульсація пальпувалася в п'ятому міжребер'ї з лівого боку грудини, збільшення серця при перкусії не спостерігалося. Аускультація виявила прискорене серцебиття, стабільний серцевий ритм, чутний на верхівці серця, та легкий систолічний шум. Ослаблені дихальні звуки з правого боку спини від однієї третини нижче лопаток, але хрипів чи плевральних фрикативних звуків не було чути. Легке почервоніння та набряк у горлі, мигдалики видалені. На животі видно рубець після операції з відновлення лівої пахової грижі, набряку чи болю в животі немає. Суха шкіра, висока температура шкіри. Кількість лейкоцитів коливалася від 3700 до 14500/мкл, а нейтрофіли становили 79%. У посіві крові бактеріального росту не спостерігалося.
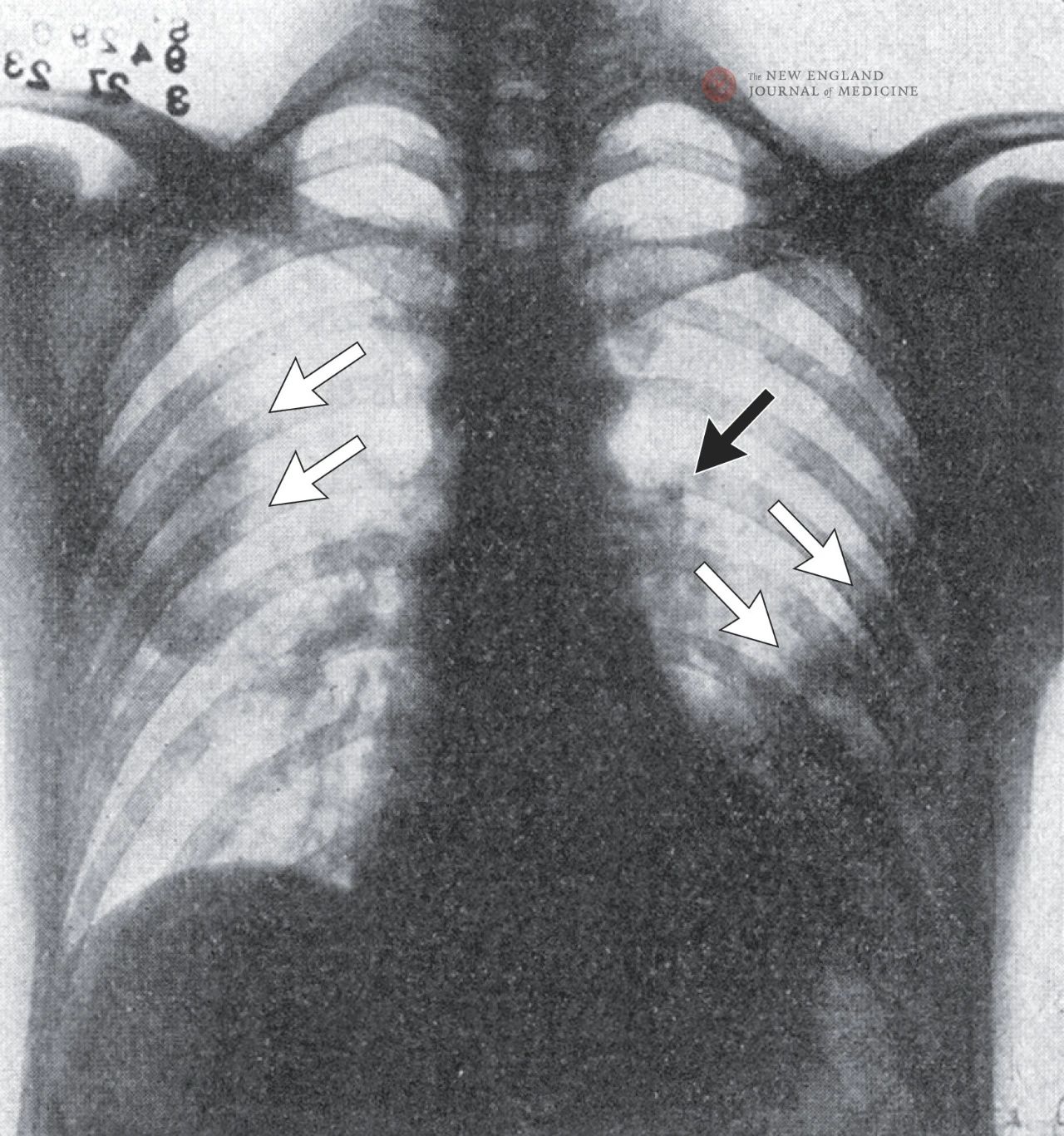
На рентгенограмі грудної клітки видно плямисті тіні з обох боків легень, особливо у верхній правій частці та нижній лівій частці, що свідчить про пневмонію. Збільшення лівих воріт легені свідчить про можливе збільшення лімфатичних вузлів, за винятком лівого плеврального випоту.
На другий день госпіталізації у пацієнта виникла задишка та постійний біль у грудях, мокротиння було гнійним та кров'яним. Фізикальне обстеження показало систолічний шум провідності у верхівці легені, а перкусія внизу правої легені була притупленою. На лівій долоні та правому вказівному пальці з'явилися дрібні, закладені папули. Лікарі охарактеризували стан пацієнта як «похмурий». На третій день гнійне мокротиння стало більш вираженим. Посилилася притуплення лівої поперекової області, а тактильний тремор посилився. Звуки бронхіального дихання та поодинокі хрипи можна почути зліва на спині на третині шляху від лопатки. Перкусія справа на спині дещо притуплена, дихальні звуки віддалені, чутні епізодичні хрипи.
На четвертий день стан пацієнта ще більше погіршився, і він помер тієї ж ночі.
Діагноз
24-річного чоловіка госпіталізували у березні 1923 року з гострою лихоманкою, ознобом, болем у м’язах, задишкою та болем у грудях, спричиненим плевритом. Його ознаки та симптоми дуже схожі на респіраторну вірусну інфекцію, таку як грип, з можливою вторинною бактеріальною інфекцією. Враховуючи, що ці симптоми дуже схожі на випадки пандемії грипу 1918 року, грип, ймовірно, є найбільш обґрунтованим діагнозом.
Хоча клінічні прояви та ускладнення сучасного грипу дуже нагадують пандемію 1918 року, наукова спільнота зробила важливі прориви за останні кілька десятиліть, включаючи ідентифікацію та виділення вірусів грипу, розробку методів швидкої діагностики, впровадження ефективних противірусних методів лікування та впровадження систем спостереження та програм вакцинації. Озираючись на пандемію грипу 1918 року, ми не лише засвоюємо уроки історії, але й краще готуємо себе до майбутніх пандемій.
Пандемія грипу 1918 року розпочалася у Сполучених Штатах. Перший підтверджений випадок стався 4 березня 1918 року у армійського кухаря у Форт-Райлі, штат Канзас. Потім Лоррін Майнер, лікар з округу Хаскелл, штат Канзас, задокументував 18 випадків тяжкого грипу, включаючи три смерті. Він повідомив про це відкриття до Міністерства охорони здоров'я США, але його не сприйняли серйозно.
Історики вважають, що нездатність органів охорони здоров'я на той час реагувати на спалах була тісно пов'язана з особливим контекстом Першої світової війни. Щоб не впливати на хід війни, уряд замовчував про серйозність спалаху. Джон Баррі, автор книги «Великий грип», розкритикував це явище в інтерв'ю 2020 року: «Уряд бреше, вони називають це звичайною застудою і не говорять громадськості правду». Натомість Іспанія, яка на той час була нейтральною країною, першою повідомила про грип у ЗМІ, що призвело до того, що нову вірусну інфекцію назвали «іспанським грипом», хоча найдавніші випадки були зареєстровані у Сполучених Штатах.
За оцінками, між вереснем і груднем 1918 року у Сполучених Штатах від грипу померло близько 300 000 людей, що в 10 разів перевищує кількість смертей від усіх причин у Сполучених Штатах за той самий період 1915 року. Грип швидко поширюється через військові розгортання та переміщення особового складу. Солдати не лише переміщувалися між транспортними вузлами на сході, але й заносили вірус на поля битв Європи, поширюючи грип по всьому світу. За оцінками, понад 500 мільйонів людей інфікувалися, а близько 100 мільйонів втратили життя.
Медичне лікування було вкрай обмеженим. Лікування було переважно паліативним, включаючи використання аспірину та опіатів. Єдиним методом лікування, який, ймовірно, буде ефективним, є інфузія плазми реконвалесцентів, відома сьогодні як терапія плазмою реконвалесцентів. Однак вакцини проти грипу з'являлися повільно, оскільки вчені ще не визначили причину грипу. Крім того, понад третину американських лікарів та медсестер було звільнено через їхню участь у війні, що зробило медичні ресурси ще більш дефіцитними. Хоча вакцини проти холери, тифу, чуми та віспи були доступні, розробка вакцини проти грипу все ще була відсутнім.
Завдяки болісним урокам пандемії грипу 1918 року ми зрозуміли важливість прозорого розкриття інформації, розвитку наукових досліджень та співпраці у сфері глобальної охорони здоров'я. Цей досвід дає цінні знання для подолання подібних глобальних загроз здоров'ю в майбутньому.
Вірус
Протягом багатьох років збудником «іспанського грипу» вважалася бактерія Пфайфера (тепер відома як Haemophilus influenzae), яку виявляли в мокротинні багатьох, але не всіх пацієнтів. Однак цю бактерію вважають важкою для культивування через високі умови культивування, і оскільки її не було виявлено у всіх випадках, наукова спільнота завжди ставила під сумнів її роль як патогена. Подальші дослідження показали, що Haemophilus influenzae насправді є збудником бактеріальної подвійної інфекції, поширеної при грипі, а не вірусом, який безпосередньо викликає грип.
У 1933 році Вілсон Сміт та його команда зробили прорив. Вони взяли зразки з фарингеального промивача у хворих на грип, пропустили їх через бактеріальний фільтр для видалення бактерій, а потім експериментували зі стерильним фільтратом на тхорах. Після дводенного інкубаційного періоду у тхорів, які зазнали впливу, почали проявлятися симптоми, подібні до людського грипу. Це дослідження є першим, яке підтверджує, що грип викликається вірусами, а не бактеріями. Повідомляючи про ці результати, дослідники також зазначили, що попереднє зараження вірусом може ефективно запобігти повторному зараженню тим самим вірусом, що закладає теоретичну основу для розробки вакцини.
Кілька років по тому колега Сміта Чарльз Стюарт-Гарріс, спостерігаючи за тхором, зараженим грипом, випадково заразився вірусом через близький контакт з чханням тхора. Вірус, виділений у Гарріса, потім успішно заразив неінфікованого тхора, що підтвердило здатність вірусів грипу поширюватися між людьми та тваринами. У відповідній доповіді автори зазначили, що «цілком можливо, що лабораторні інфекції можуть бути відправною точкою для епідемій».
Вакцина
Щойно вірус грипу було виділено та ідентифіковано, наукова спільнота швидко почала розробляти вакцину. У 1936 році Френк Макфарлейн Бернет вперше продемонстрував, що віруси грипу можуть ефективно рости в запліднених яйцях, що стало проривом у технології виробництва вакцин, яка широко використовується й сьогодні. У 1940 році Томас Френсіс та Джонас Солк успішно розробили першу вакцину проти грипу.
Потреба у вакцині була особливо нагальною для американських військових, враховуючи руйнівний вплив грипу на американські війська під час Першої світової війни. На початку 1940-х років солдати армії США були серед перших, хто отримав вакцину проти грипу. До 1942 року дослідження підтвердили, що вакцина ефективно забезпечувала захист, і вакциновані люди мали значно меншу ймовірність захворіти на грип. У 1946 році перша вакцина проти грипу була схвалена для цивільного використання, відкривши нову главу в профілактиці та контролі грипу.
Виявляється, що вакцинація проти грипу має значний ефект: невакциновані люди в 10-25 разів частіше хворіють на грип, ніж ті, хто вакцинований.
Спостереження
Спостереження за грипом та його специфічними штамами вірусу є важливим для спрямування заходів громадського здоров'я та розробки графіків вакцинації. З огляду на глобальний характер грипу, національні та міжнародні системи спостереження є особливо необхідними.
Центри з контролю та профілактики захворювань (CDC) були засновані в 1946 році та спочатку зосереджувалися на дослідженнях спалахів таких захворювань, як малярія, тиф та віспа. Протягом п'яти років після свого створення CDC створили Службу епідеміологічної розвідки для забезпечення спеціалізованої підготовки з розслідування спалахів захворювань. У 1954 році CDC створили свою першу систему спостереження за грипом і почали регулярно публікувати звіти про активність грипу, заклавши основу для профілактики та контролю грипу.
На міжнародному рівні Всесвітня організація охорони здоров'я (ВООЗ) у 1952 році створила Глобальну систему спостереження та реагування на грип, тісно співпрацюючи з Ініціативою щодо глобального обміну даними про грип (GISAID) для формування глобальної системи спостереження за грипом. У 1956 році ВООЗ додатково призначила CDC своїм центром співпраці в галузі спостереження, епідеміології та контролю грипу, надаючи технічну підтримку та наукові рекомендації щодо глобальної профілактики та контролю грипу. Створення та подальше функціонування цих систем спостереження забезпечує важливий гарантійний захід для глобальної відповіді на епідемії та пандемії грипу.
Наразі Центри контролю та профілактики захворювань (CDC) створили розгалужену внутрішню мережу епіднагляду за грипом. Чотири основні компоненти епіднагляду за грипом включають лабораторне тестування, епіднагляд за амбулаторними випадками, епіднагляд за стаціонарними випадками та епіднагляд за смертю. Ця інтегрована система епіднагляду надає важливу підтримку для прийняття рішень у сфері охорони здоров'я та реагування на пандемію грипу..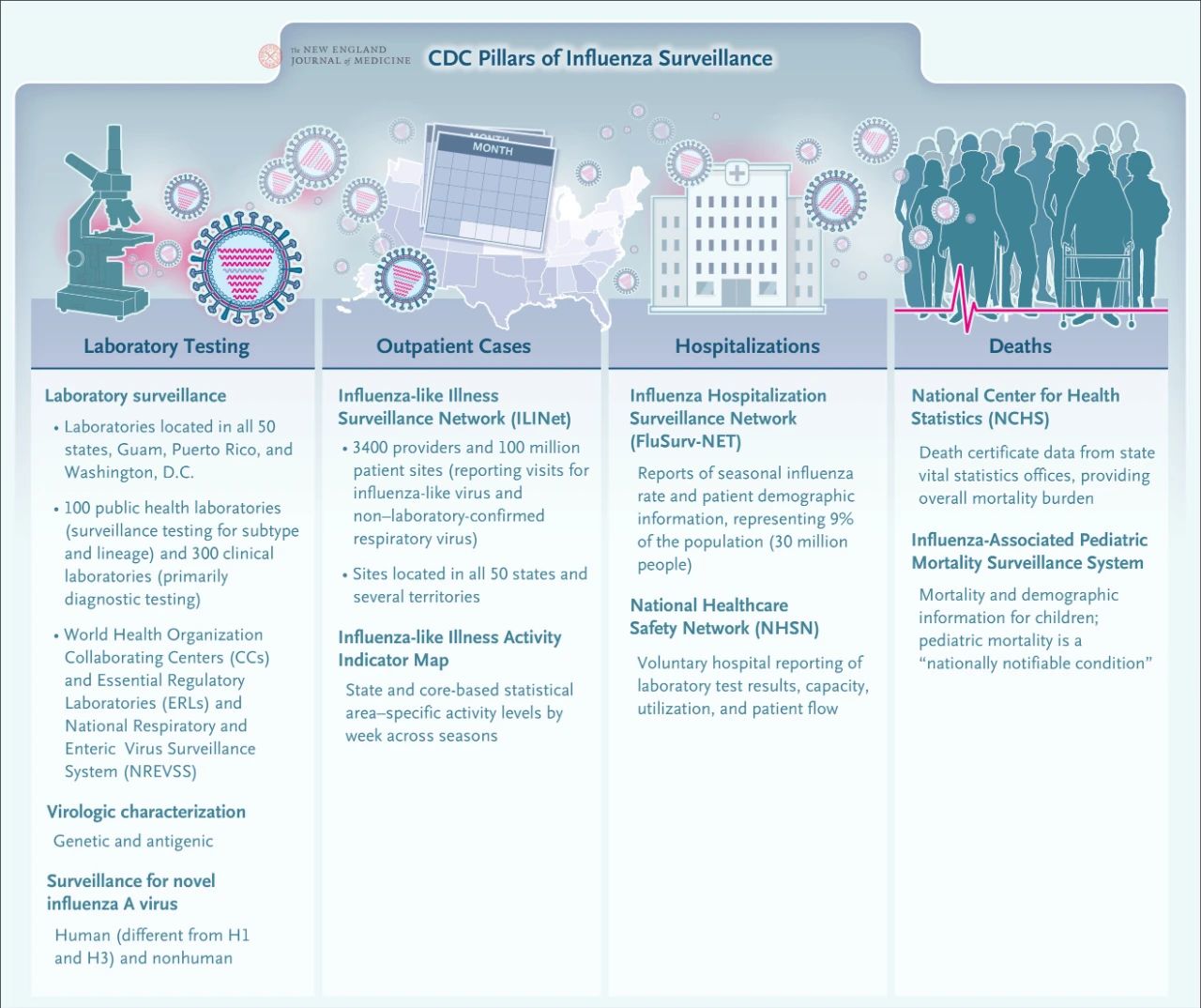
Глобальна система спостереження та реагування на грип охоплює 114 країн і має 144 національні центри грипу, які відповідають за безперервний нагляд за грипом протягом року. CDC, як член, співпрацює з лабораторіями в інших країнах, надсилаючи ізоляти вірусу грипу до ВООЗ для антигенного та генетичного профілювання, подібно до процесу, за допомогою якого лабораторії США подають ізоляти до CDC. Співпраця між Сполученими Штатами та Китаєм протягом останніх 40 років стала важливою частиною глобальної безпеки охорони здоров'я та дипломатії.
Час публікації: 21 грудня 2024 р.